Einführung
Warum Untersuchung der Lunge?
Die Lunge ist ein zentrales Organ für die Sauerstoffversorgung. Häufige Krankheitsbilder mit Lungenbeteiligung sind u. a. die Herzinsuffizienz (Lungenödeme), die Lungenentzündungen (Pneumonien) und chronische Erkrankungen wie die COPD (chronic obstructive pulmonary disease).
Die klinische Untersuchung hilft Ihnen, Ihre differenzialdiagnostischen Überlegungen zu ergänzen und einzugrenzen. So erleichtern Sie sich die zielführende und ökonomische Diagnostik.
Varianten und Fehler: Die hier beschriebenen und gezeigten Untersuchungstechniken zeigen häufig nur eine mögliche Variante zum Vorgehen. Abweichende Techniken können ebenfalls zielführend sein. Etwaige Fehler bitten wir Sie gerne an uns rückzumelden.
Autor*innen: Klaus Böhme, Bert Huenges, Irmgard Streitlein-Böhme

Die Studierenden lernen bis zum 1. Semester des 2. Studienabschnitts:
– Inspektion, Palpation und Perkussion von Thorax und Lunge sowie die Auskultation der Lunge
– den Umgang mit Hilfsmitteln wie dem Stethoskop
– Normalbefunde zu erkennen
– die erhobenen Befunde in einfacher Form unter Verwendung des Statusbogens zu dokumentieren
– Sorgen Sie für eine ruhige und vertrauensvolle Umgebung.
– Bitten Sie den*die Patient*in, den Oberkörper frei zu machen und sich auf die Liege zu setzen.
– Achten Sie zunächst auf die Atembewegungen und auf Dyspnoezeichen in Ruhe / bei Belastung.
– Führen Sie nacheinander Inspektion, Palpation, Perkussion und Auskultation des Thorax durch.
– Untersuchen Sie stets beide Thoraxseiten bzw. Lungenflügel im Vergleich.
Unter dem Reiter Dokumentation erhalten Sie zu den einzelnen Untersuchungsschritten (Inspektion, Palpation, …) Hinweise und Beispiele zu deren Dokumentation.
Lernen Sie normale und pathologische Untersuchungsbefunde zu dokumentieren.
Des weiteren erhalten Sie einen Einblick in Befunde möglicher Erkrankungen der einzelnen Organsysteme bzw. Regionen.
Atmung

Atemfrequenz und -tiefe, Atembewegung
– Tachypnoe (> 25/min)
– Bradypnoe (< 10/min)
– Flache oder tiefe Atmung, Atempausen
– Einseitig verzögerte Atemexkursion
– Dyspnoezeichen wie Orthopnoe, Nasenflügeln, Einziehungen während der Inspiration, Einsatz der Atemhilfsmuskulatur

– Kussmaul-Atmung: z. B. bei Coma diabeticum
– Cheyne-Stokes-Atmung: z. B. aufgrund von unzureichender zerebraler Durchblutung (nach Schlaganfall, bei Arteriosklerose), CO-Intoxikation
– Biot-Atmung: z. B. bei schwerer Schädigung des Atemzentrums, Hirndruckzeichen
Atemgeräusche
– Rasselgeräusche
– Stridor in Inspiration oder Exspiration
– Pfeifen, Giemen
– Husten

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde:
Normalbefund
“Eupnoe, normofrequent (12 – 15/min), gleichmäßige Atemtiefe, symmetrische Atemexkursion, keine Anzeichen einer Dyspnoe, keine Hypoxiezeichen, keine Atemgeräusche.”
Pathologischer Befund
Dyspnoe
– “Bradypnoe (<10/min) / Tachypnoe (>25/min)”
– “hypopnoeisch (flache Atmung) / hyperpnoeisch (vertiefte Atmung)”
– “Atmung unter Einsatz der Lippenbremse / mit verlängertem Exspirium” → Hinweis auf eine bronchiale Obstruktion z.B. bei Asthma, Lungenemphysem, COPD
– “Orthopnoe unter Zuhilfenahme der Atemhilfsmuskulatur” → Hinweis auf z.B. Herzinsuffizienz
– “Interkostale / supraclavikuläre / juguläre Retraktionen” → Hinweis auf starke Dyspnoe
Pathologische Atemmuster
s. “Besondere Atmungstypen”
Inspektion

Befunde, die Ihnen bei der Inspektion auffallen können:
– Zyanose an Extremitäten (s. Bild), Lippen, Schleimhäuten, Zunge
– Uhrglasnägel, Trommelschlegelfinger (Zeichen einer chronischen Hypoxie)
– Nikotin-gefärbte Finger
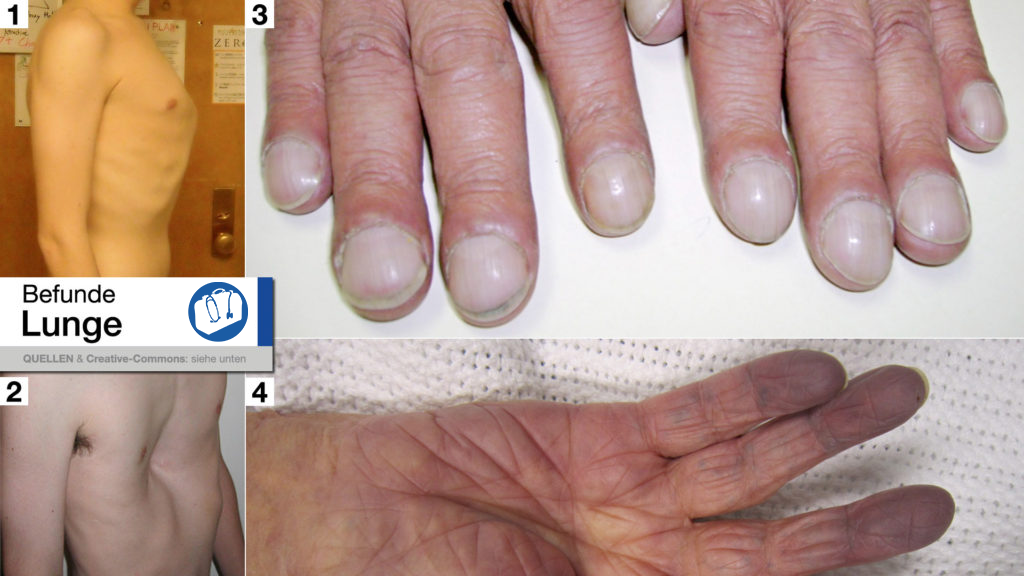
Befunde Lunge: [1] Kielbrust (Pectus carinatum), [2] Trichterbrust (Pectus excavatum), [3] Uhrglasnägel, [4] Zyanose der Hand
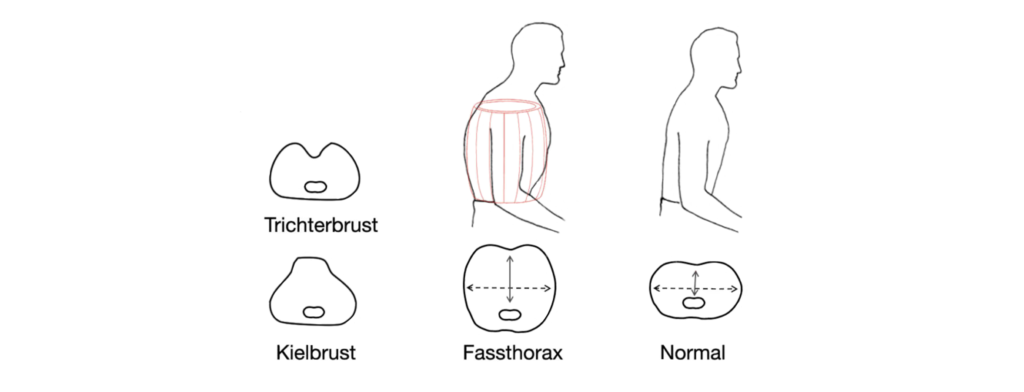
Veränderte Thoraxformen:
– Fassthorax (z.B. bei chronisch-obstruktiver Lungenerkrankung, Emphysem)
– Kielbrust
– Trichterbrust
Quellen / Creative Commons: Thoraxkonfiguration: Open courses tei athinas (Own work) [CC BY-SA 3.0 (http://creativecommons.org/licenses/by-sa/3.0)], via Wikimedia Commons

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde:
Normalbefund
“Symmetrisch geformter Thorax, keine Narben, keine Hautläsionen. Normale Atemfrequenz (12-15/min), symmetrische Atemexkursion, keine skelettalen Deformitäten, kein Hinweis auf Hypoxie.”
Pathologischer Befund
Atemfrequenz/-geräusche
– “Bradypnoe (<10/min) / Tachypnoe (>25/min)”
– “inspiratorischer / exspiratorischer Stridor” → Hinweis auf eine Obstruktion der großen / kleinen Atemwege
Asymmetrien
– “Asymmetrische Atemexkursion mit Nachziehen der linken / rechten Seite bei Inspiration“ → Hinweis auf z.B. verminderte Beweglichkeit des Thorax (z.B. bei M. Bechterew), Rippenfraktur, Pneumothorax, Pneumonie, Pleuritis, Pleuraerguss, Pleuraschwarte
Skelettale Deformität
– “Sklelettale Deformität im Sinne einer Kielbrust/Trichterbrust” → angeborene Deformität
– “Veränderte Thoraxform im Sinne eines Fassthorax” → Hinweis auf eine chronisch obstruktive Lungenerkrankung oder ein Emphysem
Zyanosezeichen
– “Zyanose der Akren” → Hinweis auf eine periphere Zyanose wegen vermehrter Sauerstoffausschöpfung in der Körperperipherie z.B. bei Schock, Volumenmangel, Herzinsuffizienz
– “Zyanose der Lippen / Zunge“ → Hinweis auf eine zentrale Zyanose wegen verminderter Oxygenierung oder arteriovenöser Shunts
Dyspnoezeichen
– “Dyspnoezeichen: Nasenflügeln, intercostale Einziehung bei Inspiration, anamnestische Orthopnoe (bspw. schlafen mit angehobenem Oberkörper)”
– “Einsatz der Atemhilfsmuskulatur”
Hypoxiezeichen
– “Uhrglasnägel und Trommelschlegelfinger” → Hinweis auf eine chronische Hypoxie
Palpation
Axilläre Lymphknoten: Palpieren Sie die Axilla gründlich in den oberflächlichen und tiefen Achselregionen. Der*Die Patient*in lässt dabei die Arme locker hängen.
→ Größe, Form, Konsistenz (weich, verhärtet), Abgrenzbarkeit gegenüber der Umgebung
→ Unterscheidung entzündliche vs. maligne Lymphknoten: Druckschmerzhaftigkeit, Verschieblichkeit
Tipp: Bei der Untersuchung der linken Axilla umgreifen Sie mit Ihrer linken Hand den linken Arm des*der Patient*in, palpieren mit rechts und umgekehrt. So können Sie den Arm des*der Patient*in ab- und adduzieren, um auch die kranial liegenden Lymphknoten untersuchen zu können.

Handflächenpalpation: Palpieren Sie den Thorax von dorsal und achten Sie auf die Atembewegung
→ Symmetrische Atembewegung? Ausmaß der Atembewegung?
Thoraxkompression: Komprimieren Sie den Thorax mit beiden Händen von lateral und dorso-ventral. Dies ist eine wichtige Untersuchung v. a. nach Traumata.
→ Druck- oder Kompressionsschmerz, Krepitation der Rippen, Instabilität, z. B. bei Fraktur

Stimmfremitus: Drücken Sie v. a. die knöchernen Anteile Ihrer Handflächen auf die basalen Lungenabschnitte. Bitten Sie den*die Patient*in mit tiefer, lauter Stimme „99“ zu sagen.
→ asymmetrische Vibration
→ verminderte Vibration: z.B. bei Pleuraerguss, Pneumothorax
→ verstärkte Vibration: z.B. bei Pneumonie

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde:
Normalbefund
“Symmetrische Atemexkursion mit normalem Ausmaß. Keine Schmerzen oder Krepitationen bei Kompression. Stimmfremitus nicht vermindert/verstärkt und symmetrisch.”
Pathologischer Befund
Asymmetrische Atemexkursion
– “Asymmetrische Atemexkursion bei Nachziehen der linken / rechten Thoraxhälfte” → Hinweis auf eine verminderte Beweglichkeit des Thorax (z.B. bei M. Bechterew), Rippenfraktur, Pneumothorax, Pneumonie, Pleuritis, Pleuraerguss, Pleuraschwarte
Thoraxkompression
– “Kompressionsschmerz im Bereich X / Krepitationen bei Kompression auf Höhe der x-ten Rippe” → Hinweis auf Fraktur v.a. nach Trauma
Stimmfremitus
– “Verstärkter Stimmfremitus der linken / rechten Seite” → z.B. bei Pneumonie
– “Links-/rechtsseitig abgeschwächter Stimmfremitus” → z.B. Hinweis auf Pleuraerguss, Pneumothorax
Perkussion

Perkutieren Sie im direkten Seitenvergleich von apikal nach basal unter Auslassung der Schulterblätter.
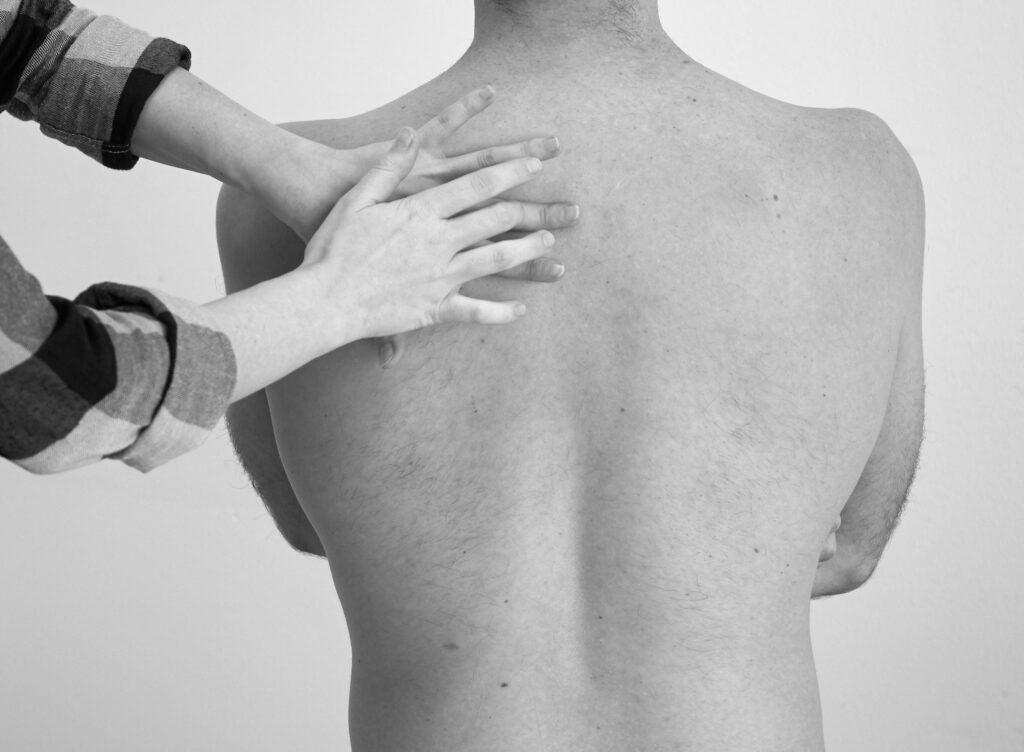
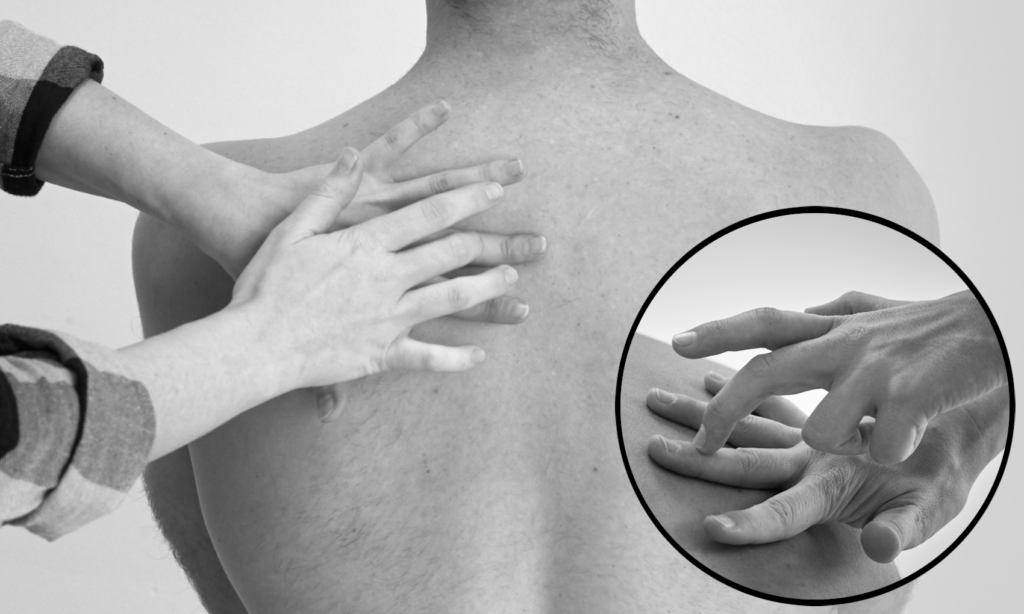
Drücken Sie den Plessimeterfinger (= Mittel-/ Zeigefinger) der nicht- dominanten Hand fest auf den Thorax auf und spreizen Sie die restlichen Finger ab, um Klopfschallverkürzungen zu vermeiden. Klopfen Sie schnell und locker aus dem Handgelenk mit der Fingerkuppe (nicht Fingerbeere) des Mittelfingers der anderen Hand auf das aufliegende Fingerendgelenk.
| Perkussionsgeräusch | Interpretation |
| Sonor | Normalbefund über der Lunge |
| Hypersonor | Stark lufthaltige Areale: z.B. bei Lungenemphysem, Pneumothorax |
| Gedämpft | Z.B. bei Pneumonie, Pleuraerguss, Zwerchfellhochstand |
| Tympanitisch | Über luftgefüllten abdominellen Hohlorganen, Lungenkaverne |
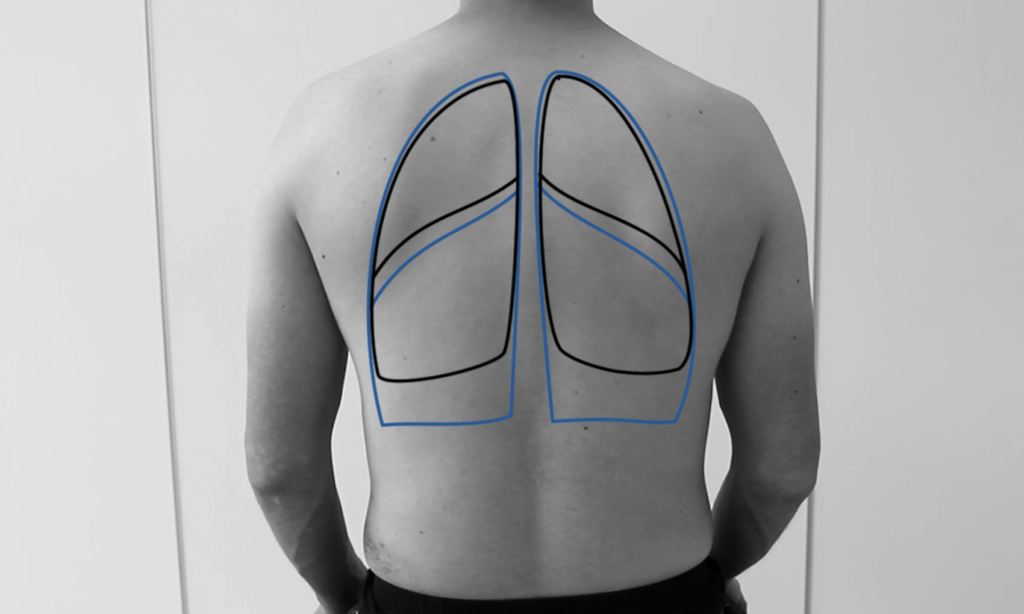
Bestimmung der Atemverschieblichkeit: Suchen Sie mit waagerecht aufliegendem Plessimeterfinger die Lungengrenzen (= Übergang von sonorem zu gedämpftem Klopfschall) im Seitenvergleich auf. Perkutieren Sie auf jeder Seite in gehaltener maximaler Exspirations- und Inspirationslage.
→ normale Atemverschieblichkeit ca. 5 bis 6 cm bzw. 2-3 Querfinger

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde:
Normalbefund
“Sonorer, seitengleicher Klopfschall über der gesamten Lunge. Lungengrenzen beidseits 5-6 cm atemverschieblich.”
Pathologischer Befund
Perkussionsgeräusch
– “Hypersonorer / gedämpfter / tympanitischer Klopfschall auf Höhe der x-ten Rippe” → siehe auch Perkussionsgeräusche (Pneumonie, Lungenemphysem, etc.)
Lungengrenzen
– “Asymmetrische Lungenverschieblichkeit mit Verminderung auf der rechten / linken Seite (rechts X cm / links X cm)” → z. B. Bronchialkarzinom, Atelektase, Zwerchfellhochstand oder -tiefstand
– “Symmetrische Verminderung der Lungenverschieblichkeit < X cm.” → Hinweis auf z.B. Fibrose
Auskultation
Bitten Sie den*die Patient*in, durch den offenen Mund tief ein- und auszuatmen. Achten Sie auf notwendige Pausen des tiefen Ein- und Ausatmens, um eine Hyperventilation zu verhindern.
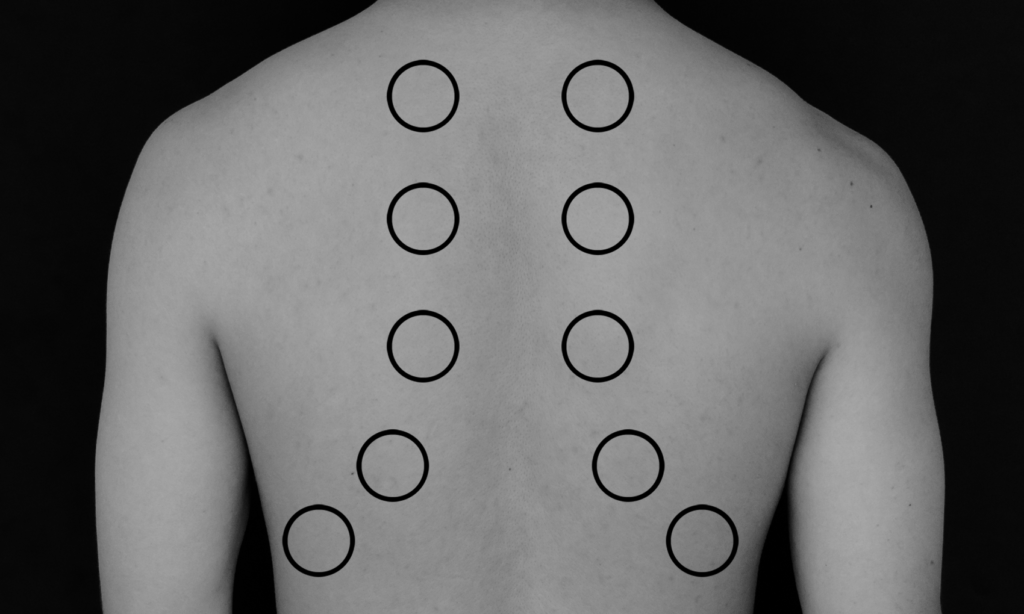
Auskultieren Sie im Seitenvergleich an jedem Punkt einen ganzen Atemzyklus in Abständen von ca. 4 -5 cm. Auskultieren Sie dorsal, lateral und ventral (rechter Mittellappen).
→ Gibt es Atemgeräusche? Verändern sie sich beim Husten?
Tipps:
– Beim Aufsetzen und tiefem Durchatmen nach langem Liegen, können sich kollabierte Lungenabschnitte wieder öffnen. Hier können Sie ggf. ein Entfaltungsknistern ohne pathologischen Wert auskultieren.
– Wenn Sie Rasselgeräusche hören, lassen Sie den*die Patient*in kräftig husten. Manche Geräusche verschwinden dadurch. Ein grobblasiges Rasselgeräusch kann sich verändern, ein feinblasiges wird nicht beeinflusst.
– Sie können Körperhaare nass machen, um störende Geräusche zu vermeiden.
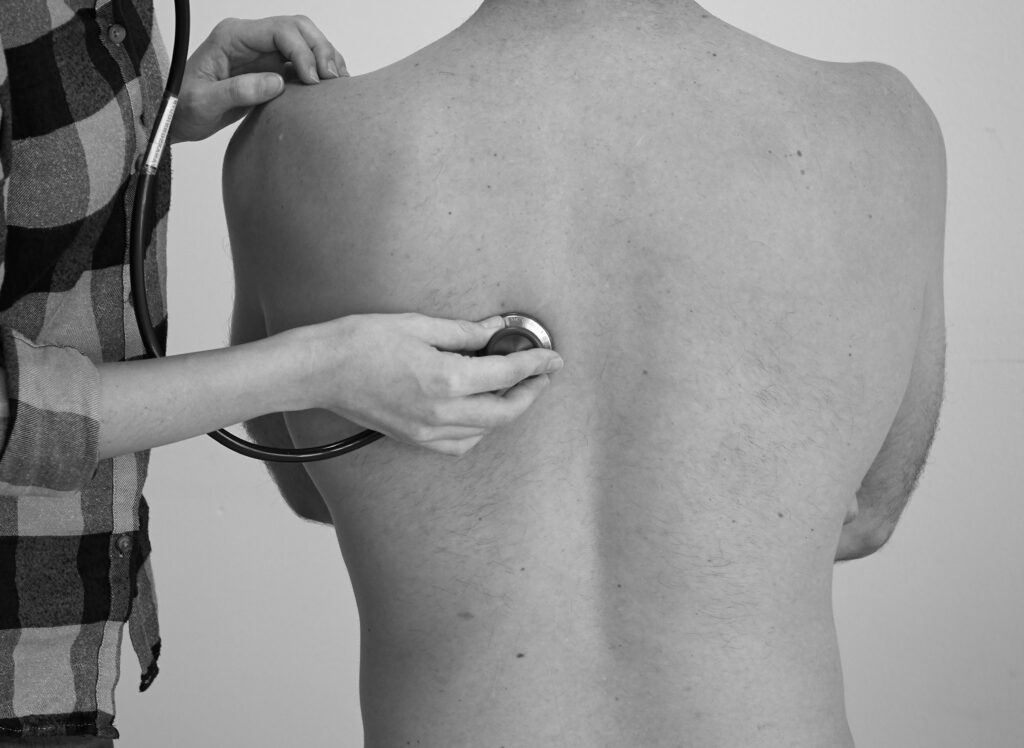
Auskultieren Sie im Seitenvergleich an jedem Punkt einen ganzen Atemzyklus in Abständen von ca. 4 -5 cm. Auskultieren Sie dorsal, lateral und ventral (rechter Mittellappen).
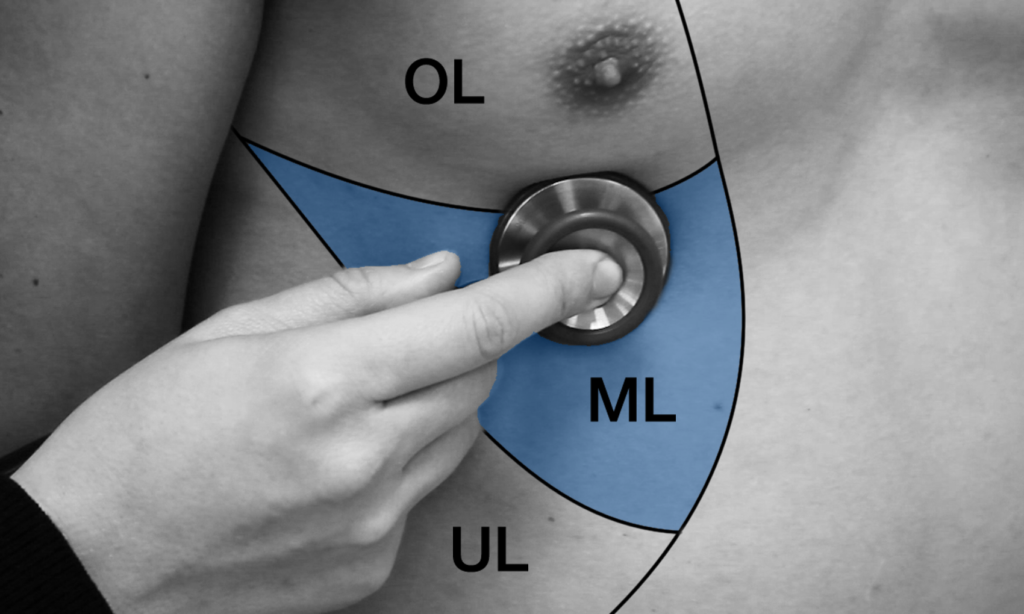
Der rechte Mittellappen (ML, s. Bild) ist bei der Auskultation nur von rechts-ventral zugänglich.
Atemgeräusche entstehen durch Luftverwirbelungen in den zentralen Atemwegen (Trachea, Bronchien).
| Normales Atemgeräusch | Rauschend, Exspiration länger als Inspiration, physiologisch über peripheren Lungenabschnitten |
| Abgeschwächtes Atemgeräusch | Leises/nicht hörbares Atemgeräusch bei unzureichender Mitarbeit des*der Patient*in, Atelektase, Emphysem, Pleuraerguss, Pneumothorax, Maximalvariange “silent lung” bei schwerem Asthmaanfall |
| Verstärktes Atemgeräusch | Laut, in Exspiration gleich lang/länger als in Inspiration, physiologisch über Trachea und Hauptbronchus, pathologisch über peripheren Lungenabschnitten |
Nebengeräusche entstehen auf unterschiedliche Weise und deuten oft auf eine Pathologie hin.
| Feuchte Rasselgeräusche | Feinblasig | Explosiv, mittel- bis endinspiratorisch, klingt wie wenn man Haare neben dem Ohr zwischen den Fingern reibt → z. B. bei Pneumonie, Lungenfibrose, interstitiellem Lungenödem, unabhängig von Sekreten |
| Grobblasig | Explosiv, früh inspiratorisch und exspiratorisch, ggf. am offenen Mund hörbar. → z. B. bei Sekreten, chronischer Bronchitis, alveolärem Lungenödem | |
| Giemen/Brummen („trockene“ Nebengeräusche) | Hoch-frequent | → Bei verengten Bronchien (z. B. Asthma bronchiale, COPD, Bronchitis) oder dekompensierter Herzinsuffizienz |
| Nieder-frequent | → Z. B. bei chronischer Bronchitis, Sekret in den großen Luftwegen | |
| Stridor | Pfeifend, häufig ohne Stethoskop hörbar → inspiratorisch z. B. bei extrathorakalen Veränderungen (Larynx, Trachea) wie Pseudokrupp → exspiratorisch z. B. bei intrathorakalen Veränderungen | |
| Pleurareiben | Knarrend („Lederknarren“) → entzündete, raue Pleurablätter reiben gegeneinander |
Quelle der Audioaufnahmen: https://www.thesimtech.org/audio

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde:
Normalbefund
“Normales Atemgeräusch über allen Lungenabschnitten, keine Nebengeräusche.”
Pathologischer Befund
Bronchialatmen → Hinweis auf Bronchitis, Bronchopneumonie
Abgeschwächtes Atemgeräusch → Hinweis auf unzureichender Mitarbeit des Patienten, Atelektase, Emphysem, Pleuraerguss, Pneumothorax
Feinblasige Rasselgeräusche → Hinweis auf Pneumonie, Lungenfibrose, interstitielles Lungenödem
Grobblasige Rasselgeräusche → Hinweis auf chronische Bronchitis, alveoläres Lungenödem
Giemen → Hinweis auf Asthma bronchiale, COPD, Bronchitis, dekompensierte Herzinsuffizienz
Brummen → Hinweis auf chronische Bronchitis, Sekret in den großen Luftwegen
Stridor inspiratorisch → Hinweis auf extrathorakale Veränderungen (Larynx, Trachea) wie Pseudokrupp, Fremdkörperaspiration
Stridor exspiratorisch → Hinweis auf intrathorakale Veränderungen (Asthma, COPD)
Pleurareiben → Hinweis auf Pleuritis, Lederknarren bei Pleuritis sicca

