Einführung
Warum Untersuchung der Gefäße?
Die Untersuchung der Gefäße gibt Ihnen Aufschluss über die Blutversorgung verschiedener Körperregionen, insbesondere der Extremitäten. Lokale oder systemische Erkrankungen der Gefäße können so erkannt werden. Auch Erkrankungen des Herz-/Kreislaufsystems (z. B. Herzrhythmusstörungen) können auffallen.
Varianten und Fehler: Die hier beschriebenen und gezeigten Untersuchungstechniken zeigen häufig nur eine mögliche Variante zum Vorgehen. Abweichende Techniken können ebenfalls zielführend sein. Etwaige Fehler bitten wir Sie gerne an uns rückzumelden.
Autor*innen: Klaus Böhme, Irmgard Streitlein-Böhme

Die Studierenden lernen bis zum 1. Semester des 2. Studienabschnitts:
– die großen Gefäße der oberen und unteren Extremitäten orientierend zu untersuchen.
– Normalbefunde zu erkennen.
– die erhobenen Befunde in einfacher Form unter Verwendung des Statusbogens zu dokumentieren.
– Sorgen Sie für eine ruhige und vertrauensvolle Atmosphäre.
– Bitten Sie den*die Patient*in, sich so weit frei zu machen, dass Sie alle Pulsstationen tasten können.
– Tasten Sie die Pulse mit dem Zeige- und Mittelfinger.
– Gehen Sie nach einem festen Schema vor: Palpieren Sie ausgewählte Gefäße von proximal nach distal im Seitenvergleich.
– Beurteilen Sie die Pulse im Seitenvergleich. Achten Sie auf Frequenz, Rhythmus, Härte und Amplitude der Pulswelle.

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde.
Normalbefund
“Haut rosig, seitengleich warme Extremitäten, Palpation schmerzfrei, Venen prallelastisch, Rekapillarisierungszeit <2sec, periphere Pulse seitengleich gut tastbar, keine Strömungsgeräusche auskultierbar.”
Pathologischer Befund
Inspektion
– “Haut blass / zyanotisch / gerötet” → Hinweis auf eine Durchblutungsstörung
Palpation
– “Überwärmte / kalte Haut, Temperaturdifferenz im Seitenvergleich” → Hinweis auf eine Durchblutungsstörung
– “Druckdolente / verhärtete / erweiterte Venen” → Hinweis auf eine Thrombose / Thrombophlebitis
– “Rekapillarisierungszeit auf X Sekunden verlängert” → Hinweis auf eine Mikrozirkulationsstörung
-“Puls über der A. X links / rechts nicht tastbar”
Auskultation
– “Strömungs- / Stenosegeräusch über der A. X links / rechts auskultierbar”
Arterielle Gefäße der oberen Extremität

Tasten Sie die A. radialis an der radialen Beugeseite des Handgelenks.
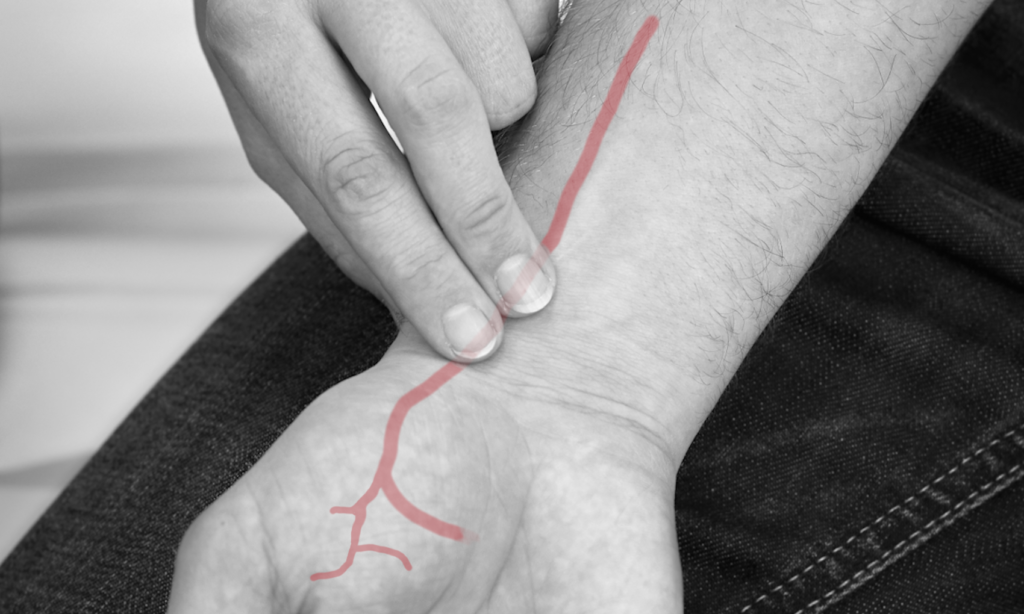
Tasten Sie die A. ulnaris an der ulnaren Beugeseite des Handgelenks.
Tasten Sie die A. brachialis in der Ellenbeuge medial der Bizepssehne.
Arterielle Gefäße der unteren Extremität

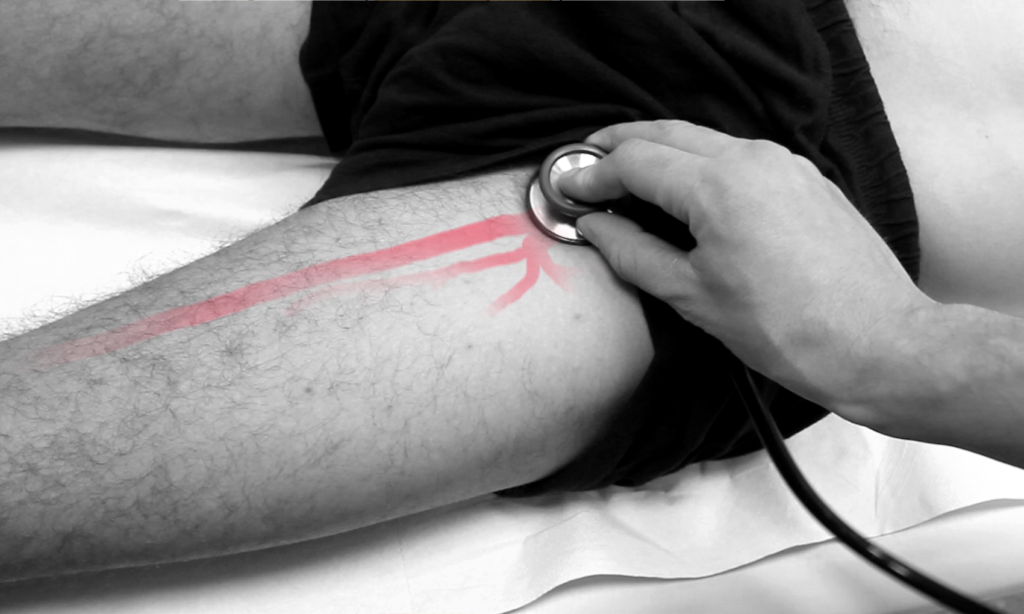
Tasten Sie die A. femoralis in der Leistenregion. Sie können die A. femoralis von unten her aufsuchen (s. Bild) oder von oben her, indem Sie den*die Patient*in bitten, die Unterhose etwas herabzuziehen.
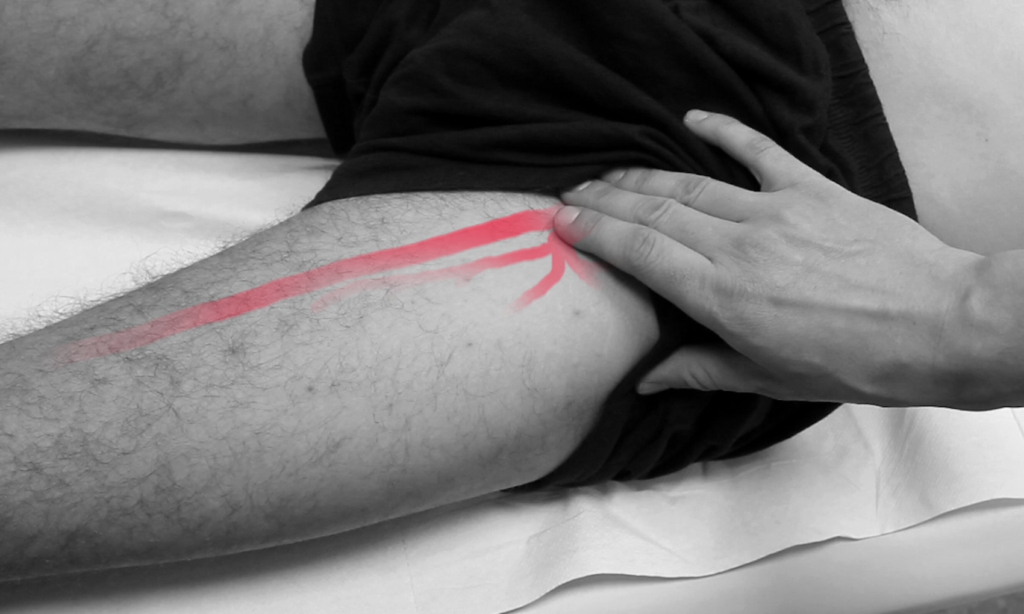
Achten Sie bei der Auskultation der A. femoralis auf Strömungsgeräusche.

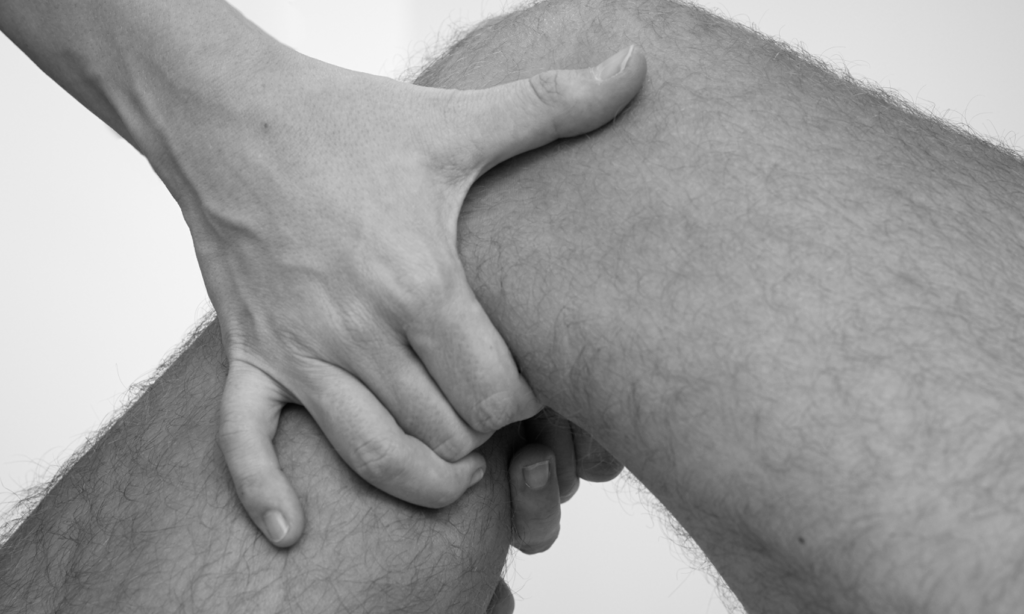
Tasten Sie die A. poplitea mit beiden Händen in der Kniekehle. Sie ist mitunter schwierig aufzufinden. Variieren Sie daher Druck und Position Ihrer Palpation.

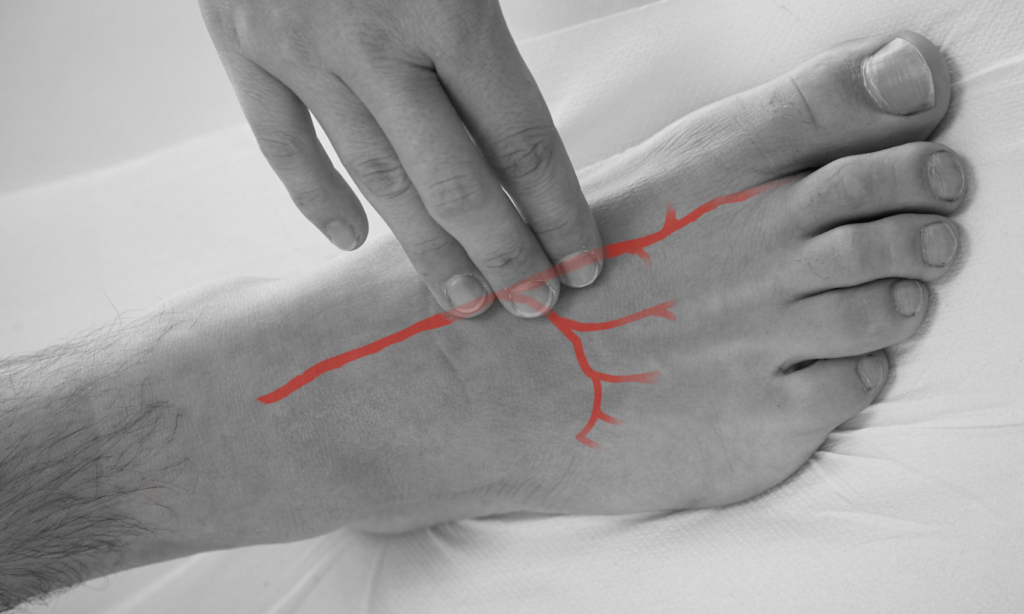
Tasten Sie die A. dorsalis pedis auf dem Fußrücken lateral der Sehne des M. extensor hallucis longus. Achten Sie auf Farbe, Temperatur und ggf. Wunden an den Füßen.

Tasten Sie die A. tibialis posterior hinter dem Innenknöchel. Achten Sie auch hier auf Farbe, Temperatur und ggf. Wunden an den Füßen.
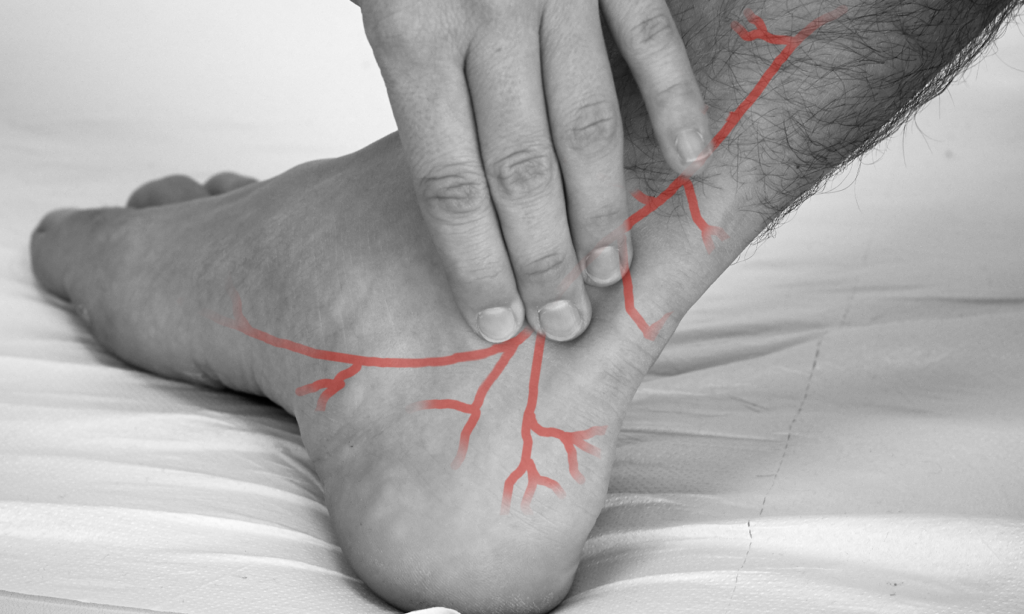
Venen

Achten Sie bei der Inspektion der Extremitäten auf Störungen des venösen Systems. Dabei kann Ihnen auffallen:
– Ödeme [1]
– Corona phlebectatica paraplantaris [2]
– Pigmentveränderungen
– Ulcera [5] bei chronisch-venöser Insuffizienz
– Ein geröteter Venenstrang bei Thrombophlebitis
– Eine Schwellung der Extremität und eine zyanotische Glanzhaut [4] bei einer tiefen Beinvenenthrombose
– Geschlängelte, dilatierte Beinvenen [3] im Stehen bei Varizen
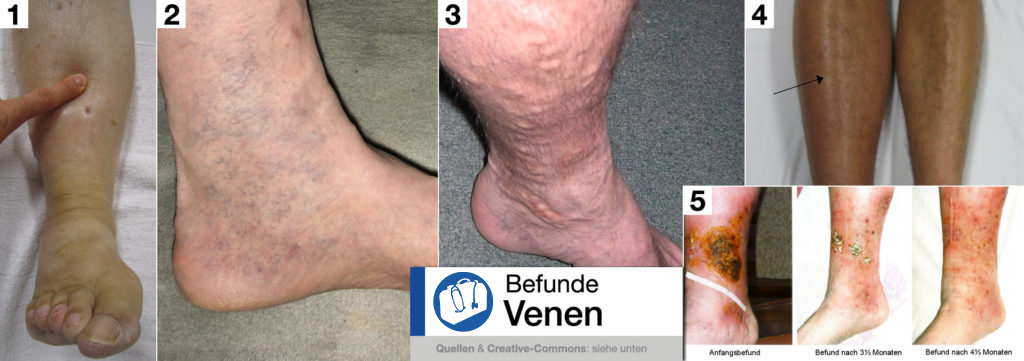
Befunde Venen: [1] Ödeme, [2] Corona phlebectatica paraplantaris, [3] Varizen, [4] Rechtsseitige Thrombose, [5] Ulcus bei chronisch venöser Insuffizienz

Führen Sie eine Palpation der Extremitäten im Hinblick auf das venöse System durch. Dabei kann Ihnen auffallen:
– Eine bleibende Delle nach andauerndem Druck auf den Fußrücken, die Tibiavorderseite und hinter den Innenknöchel bei peripheren Ödemen
– Ein verhärteter, druckdolenter, überwärmter Venenstrang bei Thrombophlebitis
– Schmerz bei Wadenkompression (Meyer-Zeichen), bei Dorsalextension des Fußes (Homans-Zeichen) oder Druckschmerz an der Fußsohle (Payr-Zeichen) bei tiefer Beinvenenthrombose
– Tastbar verdickte oberflächliche Beinvenen im Stehen bei Varizen

