Einführung
Warum Untersuchung des Herzens?
Das menschliche Herz ist das zentrale Organ zur Aufrechterhaltung des Blutkreislaufes. Die dabei erbrachte Arbeit bzw. Leistung wird als Herzarbeit bzw. Herzleistung bezeichnet. Wichtige Krankheitsbilder sind die koronare Herzerkrankung, der Myokardinfarkt, Klappenvitien und die Herzinsuffizienz.
Die klinische Untersuchung hilft Ihnen, Pathologien zu detektieren und Ihre differenzialdiagnostischen Überlegungen zu ergänzen und einzugrenzen.
Varianten und Fehler: Die hier beschriebenen und gezeigten Untersuchungstechniken zeigen häufig nur eine mögliche Variante zum Vorgehen. Abweichende Techniken können ebenfalls zielführend sein. Etwaige Fehler bitten wir Sie gerne an uns rückzumelden.
Autor*innen: Klaus Böhme, Irmgard Streitlein-Böhme

Die Studierenden lernen bis zum 1. Semester des 2. Studienabschnitts:
– die Palpation und Auskultation des Herzens und der Karotiden durchzuführen.
– Normalbefunde zu erkennen.
– die Dokumentation der erhobenen Befunde in einfacher Form unter Verwendung des Statusbogens.
– Sorgen Sie für eine ruhige und vertrauensvolle Umgebung.
– Bitten Sie den*die Patient*in, den Oberkörper frei zu machen. Für die Auskultation liegt der*die Patient*in auf dem Rücken mit um 30-45° hochgelagertem Oberkörper oder sitzt.
– Messen Sie den Blutdruck in Ruhe.
– Führen Sie die Auskultation und Palpation des Herzspitzenstoßes durch und bestimmen Sie die Herzfrequenz.
– Führen Sie die Auskultation durch und bestimmen Sie die Herzfrequenz.
– Das Tasten des Radialis- / Karotispulses erleichtert die Zuordnung der Herztöne zur Herzaktion.
Unter dem Reiter Dokumentation erhalten Sie zu den einzelnen Untersuchungsschritten (Inspektion, Palpation, etc.) Hinweise und Beispiele zu deren Dokumentation. Lernen Sie, normale und pathologische Untersuchungsbefunde zu dokumentieren.
Des weiteren erhalten Sie einen Einblick in Befunde möglicher Erkrankungen der einzelnen Organsysteme bzw. Regionen.
Messung des Blutdruckes
– Die Manschettenbreite sollte rund 40 % des Armumfangs betragen. Bei Erwachsenen mit einem durchschnittlichen Armumfang sind dies 12-14 cm.
– Achten Sie darauf, dass sich die Manschette auf Herzhöhe befindet.
– Messen Sie auf beiden Seiten.
→ Zu kleine Manschetten führen zu falsch hohen Werten und andersherum!

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde.
Normalbefund
“Blutdruck/RR seitengleich 120/80 mmHg an der oberen Extremität, untere Extremität systolisch ca. 40 mmHg höher und diastolisch niedriger als an den Armen.”
Pathologischer Befund
– “Hypertonie (> 140 / 90 mmHg) / Hypotonie (< 100 / 60 mmHg)”
– “RR mit Seitendifferenz >20 mmHg” → kann Hinweis auf Subclavian-Steal-Syndrom sein
– “Der systolische RR-Wert an der unteren Extremität lag unter dem der oberen Extremität.” → Hinweis auf z.B. Aortenisthmusstenose, pAVK
Inspektion

Inspektion
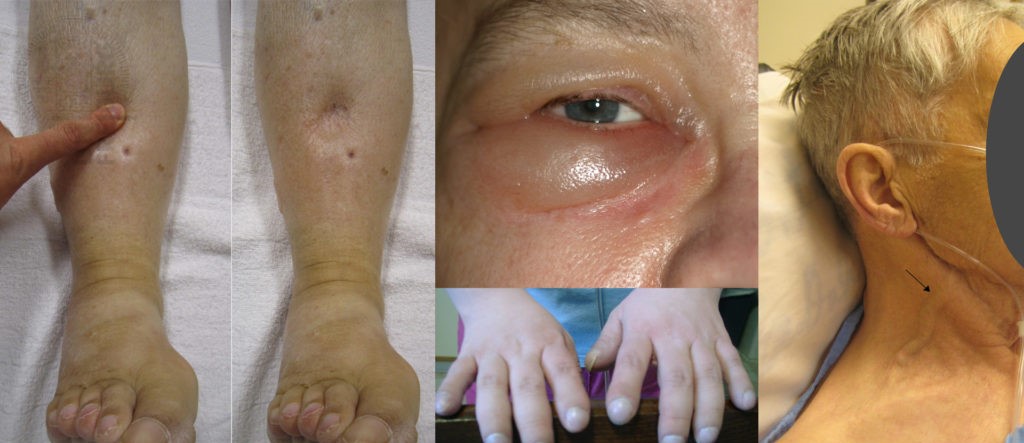
– Zyanose, blasses Hautkolorit
– Ödeme: prätibial, retromalleolär, präsakral, am gesamten Stamm (= Anasarka)
– Aszites
– gestaute Hals- oder Zungenvenen
– Trommelschlegelfinger, Uhrglasnägel

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde.
Normalbefund
“Hautfarbe normal, Schleimhäute rosig und feucht, keine Herzinsuffizienzzeichen (keine Ödeme, keine gestauten Halsvenen, keine gestauten Zungenvenen).”
Pathologischer Befund
Hautkolorit
– “Zyanose der Akren” → Hinweis auf eine periphere Zyanose wegen vermehrter Sauerstoffausschöpfung in der Körperperipherie z.B. bei Schock, Volumenmangel, Herzinsuffizienz
– “Zyanose der Lippen / Zunge“ → Hinweis auf eine zentrale Zyanose wegen verminderter Oxygenierung oder arteriovenöser Shunts
– “Die Schleimhäute des Patienten zeigten eine auffällige Blässe” → Hinweis auf eine Anämie
Hypoxiezeichen
– “Bei der Inspektion der Hände fielen Uhrglasnägel und Trommelschlegelfinger auf” → Hinweis auf eine chronische Hypoxie
Ödeme
– “Bei der körperlichen Untersuchung fielen Ödeme prätibial / präsakral / retromalleolär / am Fußrücken auf.”
Palpation des Herzspitzenstoßes

Der*Die Patient*in sitzt mit vorgebeugtem Oberkörper. Sie palpieren im 5. ICR links auf der Medioclavicularlinie (MCL):
→ lateralisierter Herzspitzenstoß, z. B. bei Linksherzhypertrophie

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde.
Normalbefund
“Der Herzspitzenstoß ist im 5. ICR links in der Medioclavicularlinie tastbar. / Der Herzspitzenstoß ist nicht tastbar.”
Pathologischer Befund
– “Der Herzspitzenstoß ist lateralisiert bis X cm lateral der MCL.” → Hinweis auf eine Hypertrophie
– “Bei der Palpation des Herzspitzenstoßes fiel ein Schwirren / eine Pulsation auf.“
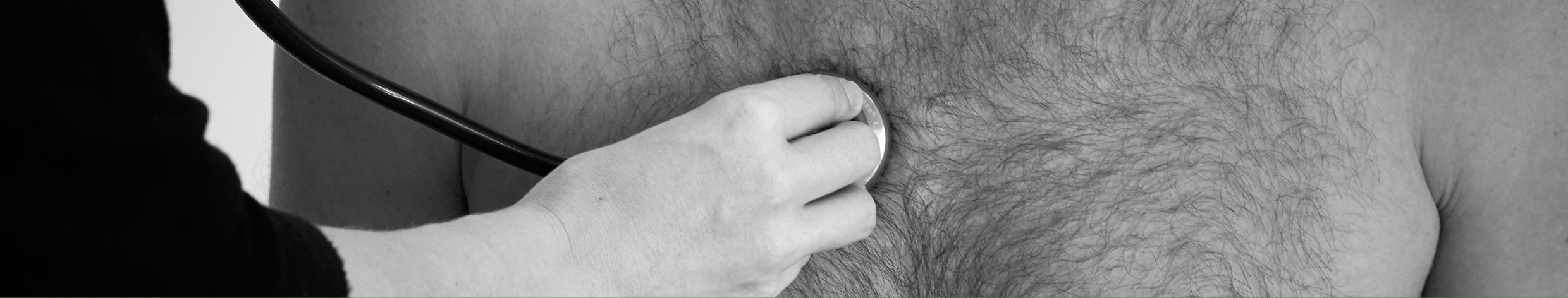
Auskultation
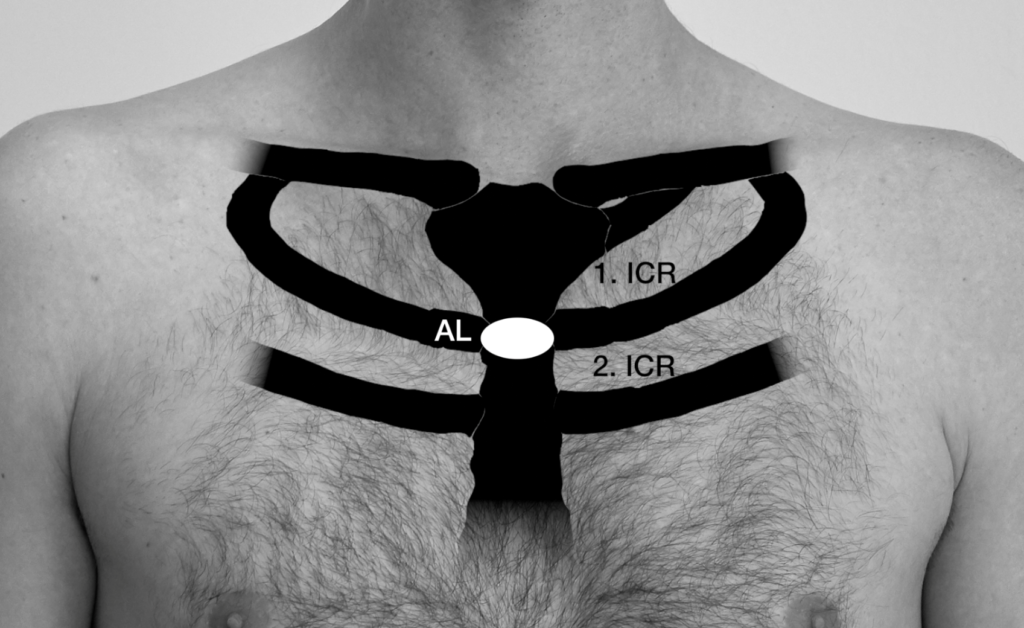
Die Herzklappen projizieren sich ventral auf unterschiedliche Interkostal-Räume (ICR). Der Angulus sterni (= Angulus Ludovici, AL) dient als Orientierung zum Auffinden des 2. ICR. Alternativ kann die Klavikula als Orientierungspunkt genutzt werden. Direkt darunter befindet sich der 1. ICR.
Tasten Sie während der Auskultation den Radialis- oder Karotispuls, um den Rhythmus zu bestimmen und den ersten Herzton zu identifizieren (Pulswelle kurz danach tastbar).
Für die Auskultation liegt der*die Patient*in zunächst auf dem Rücken mit hochgelagertem Oberkörper (30-45°) oder sitzt.
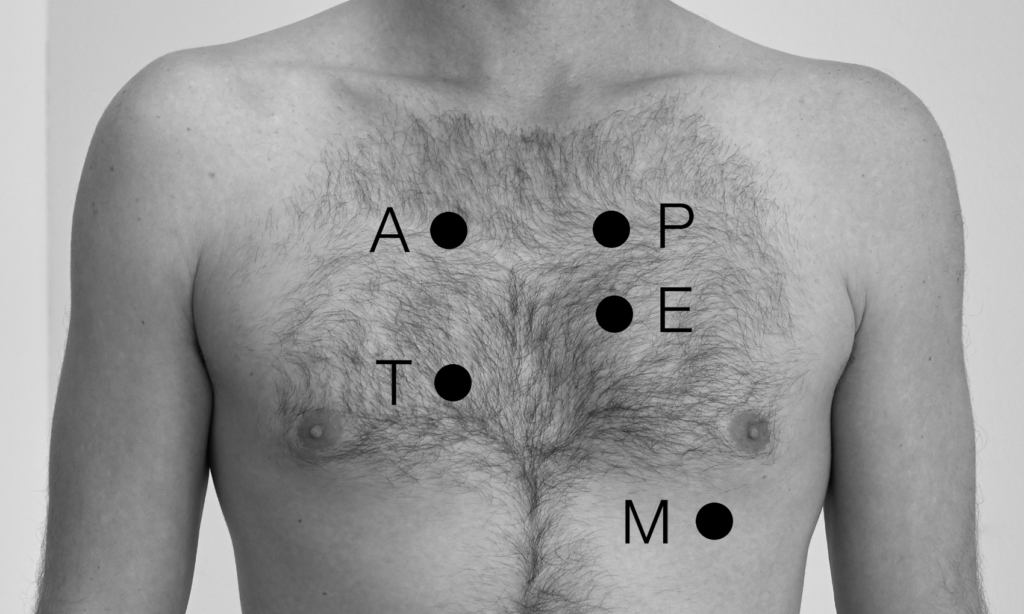
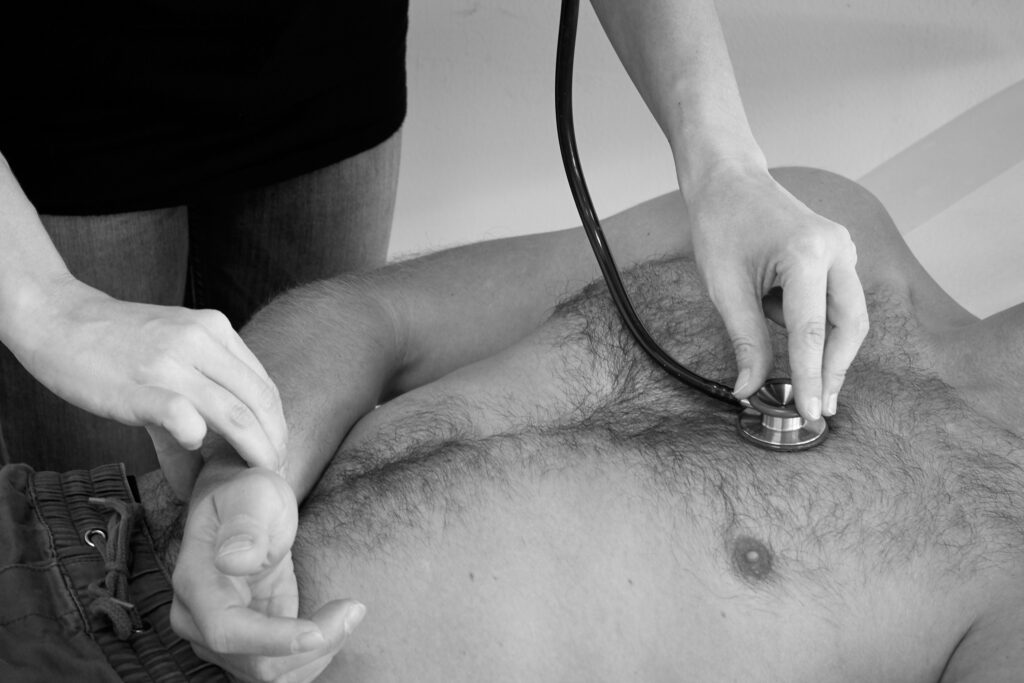

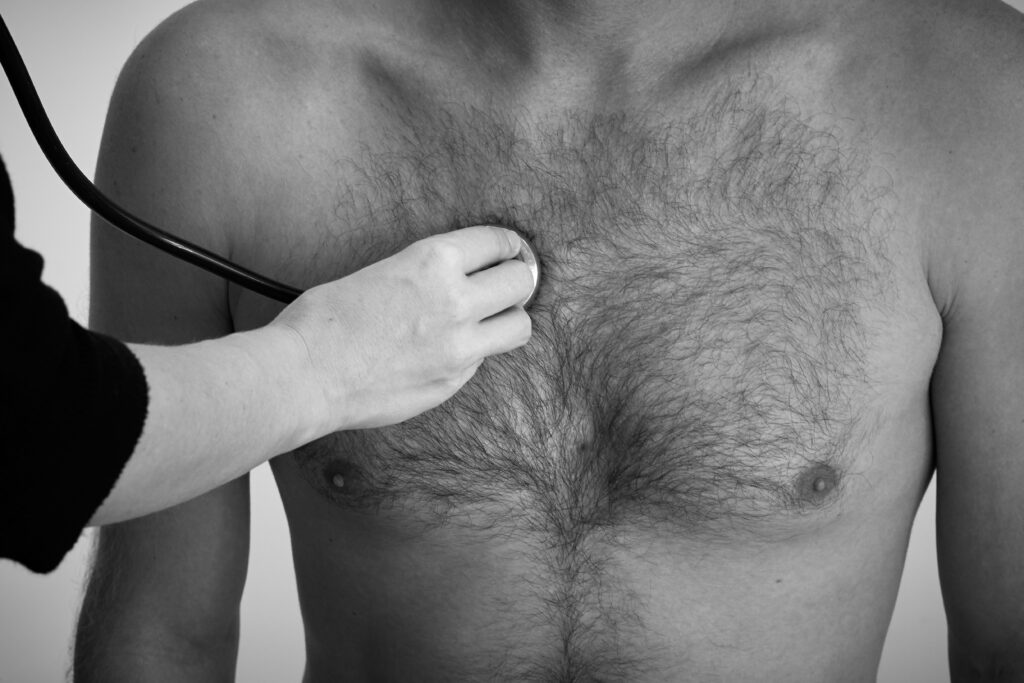
Tipp: Die Aortenklappe ist am besten im Sitzen bei vorgebeugtem Oberkörper im 2. ICR rechts parasternal zu auskultieren.
Die Mitralklappe ist am besten im Liegen in Linksseitenlage (der linke Ventrikel rückt so näher an die Thoraxwand) mit angehobenem Arm im 5. ICR links in der MCL zu auskultieren.


Der Angulus sterni (= Angulus Ludovici, AL) dient als Orientierung beim Auffinden des 2. ICR. Alternativ kann die Klavikula als Orientierungspunkt genutzt werden, direkt darunter befindet sich der 1. ICR.

Auskultation der Herztöne
Ziel Ihrer Auskultation sollte sein:
– Zuordnung des 1. (= Wandspannung bei Ventrikelkontraktion) und 2. Herztones (= Schluss der Aorten- und Pulmonalklappe) durch gleichzeitige Palpation des Radialis-/Karotispulses
– Bestimmung der Lautstärke des 1. und 2. Herztones
– Gespaltener Herzton? (physiologisch bei Inspiration; pathologisch, wenn fixiert)
– Extratöne in der Systole oder Diastole? (z.B. Ejektionsklick bei Öffnung einer pathologisch veränderten Aortenklappe)
Quelle der Audioaufnahmen: https://www.thesimtech.org/audio
Bestimmung von Herzfrequenz und Rhythmus
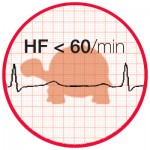
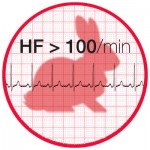
– Tachykardie (>100/min) oder Bradykardie (<60/min)
– Rhythmusstörungen


Liegt ein Herzgeräusch vor, analysieren und beschreiben Sie es anhand folgender Kriterien:
– Zeitliche Beziehung zur Herzaktion – systolisches oder diastolisches Geräusch?
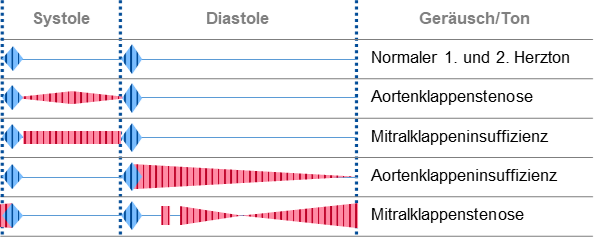
– Konfiguration (= Veränderung der Lautstärke)
→ Welcher Konfiguration entsprechen die folgenden schematischen Darstellungen?

– Lokalisation (= punctum maximum, p.m.): Punkt, an dem das Geräusch am lautesten ist
– Fortleitung vom Punctum maximum (p.m.): Wohin wird das Herzgeräusch fortgeleitet?
Beispiele:
– “Fortleitung in die linke Axillarregion” → Mitralvitium
– “Fortleitung in die Carotiden” → Aortenvitium
– Lautstärke
| Grad | Beschreibung |
| 1/6 | Sehr leise, nur bei Apnoe (Atemstillstand) und großer Konzentration hörbar |
| 2/6 | Leise, nach Aufsetzen des Stethoskops jedoch sofort hörbar |
| 3/6 | Mittellaut, ohne tastbares Schwirren |
| 4/6 | Laut, häufig mit leichtem Schwirren (verursacht durch Verwirbelungen des Blutstromes) |
| 5/6 | Sehr laut, nur mit Stethoskop hörbar, mit starkem Schwirren |
| 6/6 | Sehr laut, auch ohne Stethoskop hörbar, mit starkem Schwirren |
– Tonhöhe
→ hoch, mittel oder tief
– Klangcharakter
→ hauchend, rau, rumpelnd oder musikalisch
Quelle der Audioaufnahmen: https://www.thesimtech.org/audio

Folgende Beispiele unterstützen Sie bei der systematischen Dokumentation Ihrer Befunde.
Normalbefund
“Herztöne rein und rhythmisch, normofrequent bei einer Herzfrequenz von (60 – 100/min), keine pathologischen Geräusche, RR (X/X mmHg).”
Pathologischer Befund
Herzfrequenz und Rhythmus
– “Tachykard (> 100/min) / bradykard ( < 60/min)”
– “Absolute Arrhythmie bei Vorhofflimmern / Galopprhythmus”
Geräusche
– “Auskultation: systolisches / diastolisches, crescendo / decrescendo / bandförmiges Herzgeräusch mit punctum maximum über dem X-ten ICR links / rechts mit einer Lautstärke von X/6 und Fortleitung in die Axilla / Carotiden.”
Herztöne
– “Fixierte Spaltung des 1. / 2. Herztons”
→ Spaltung des 1. Herztons: Hinweis auf z.B. Schenkelblock, Extrasystolen
→ Spaltung des 2. Herztons: Hinweis auf z.B. Vorhofseptumdefekt, Pulmonalklappenstenose, Rechtsschenkelblock, hypertrophe Kardiomyopathie
Untersuchung der herznahen Gefäße
Inspektion: Achten Sie zunächst auf Gefäßfüllung und sichtbare Pulsationen.
Palpation: Tasten Sie den Puls der A. carotis mit Ihrem Mittel- und Zeigefinger im Trigonum caroticum. Sind die Pulse sicher und seitengleich tastbar?
Cave: Synkope! durch Stimulation von Barorezeptoren bei zu starkem Druck oder durch beidseitige Kompression (u. U. Unterbrechung der zerebralen Blutversorgung!)
Auskultation: Auskultieren Sie die A. carotis beidseits bei angehaltenem Atem. Gibt es pathologische Gefäßgeräusche oder weitergeleitete Herzgeräusche?
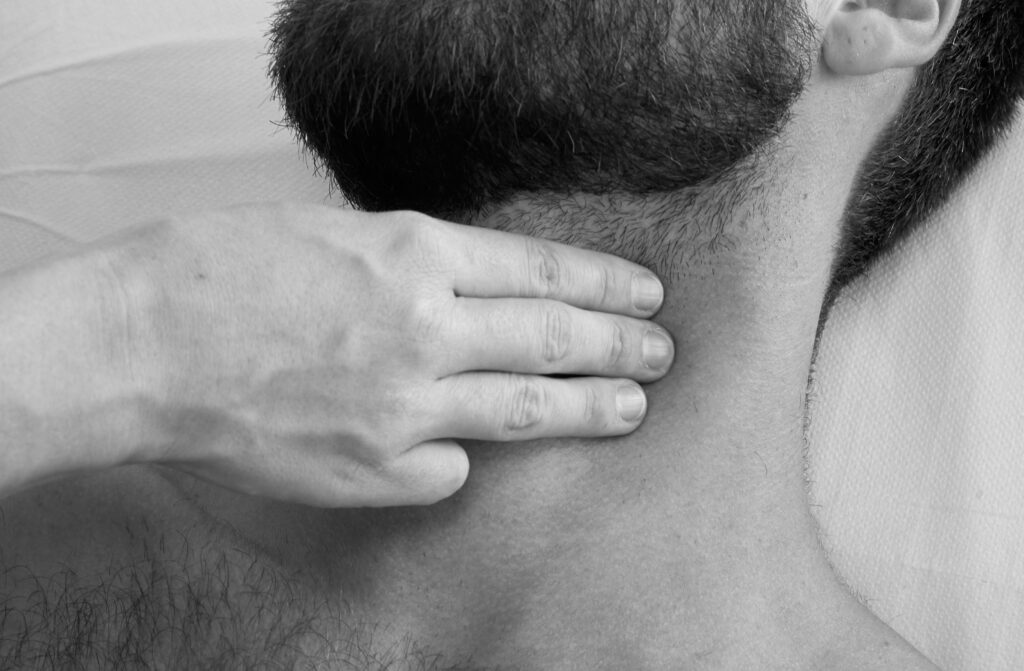

Die Palpation der A. subclavia erfolgt jeweils mittig und oberhalb der Clavicula, die Auskultation erfolgt supra- oder infraklavikulär.

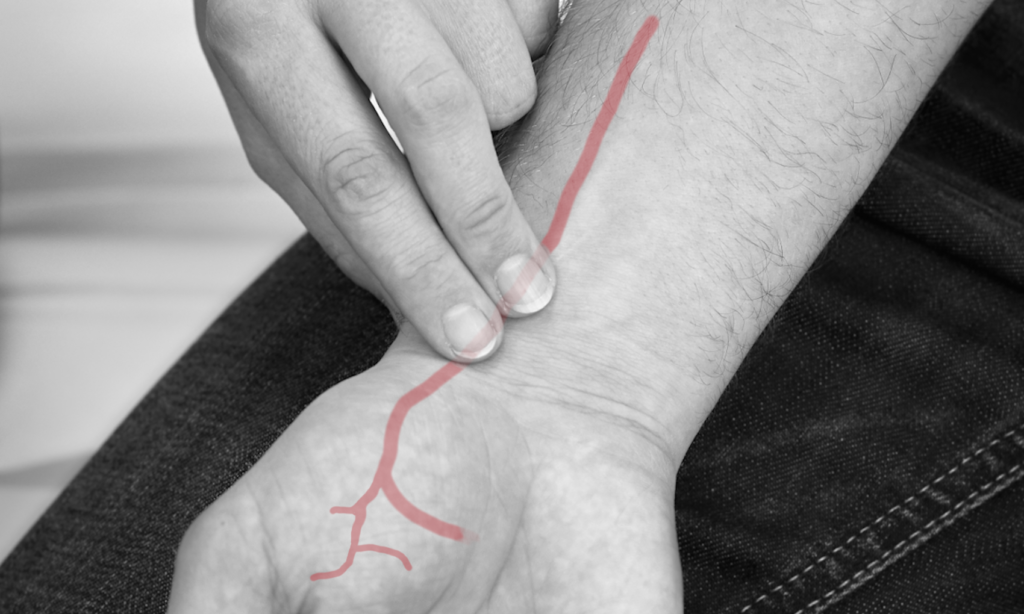
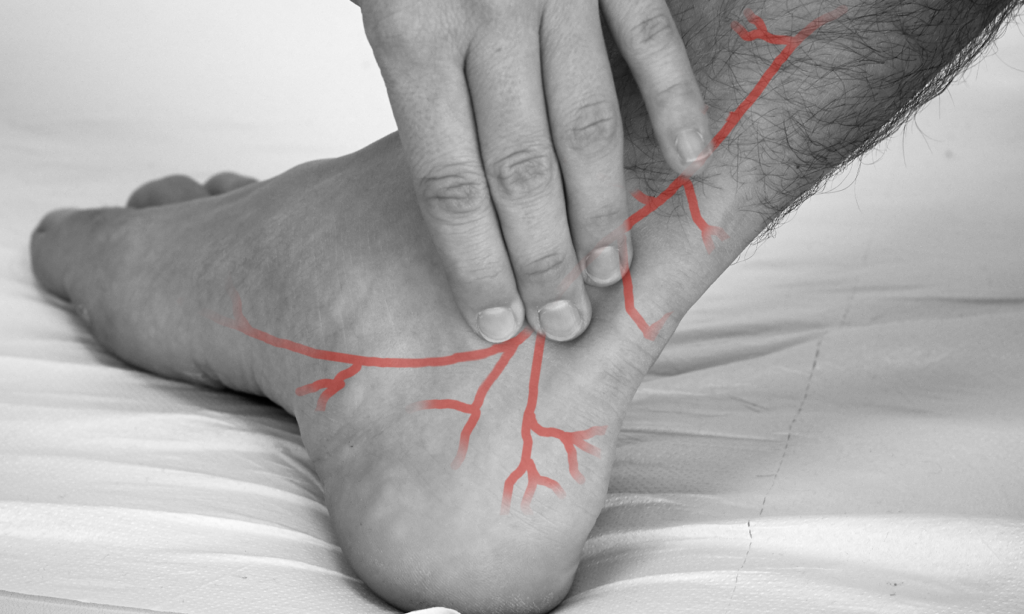
Eine Übersicht über die Untersuchung der peripheren Gefäße finden Sie im Modul 4.3 Periphere Gefäße.